Лечение после удаления
Реабилитация после удаления кондилом
Кондиломы – это собственного рода бородавки, лишь локализуются они в большей степени на половыхорганах и в ротовой полости. Обладатели таковых образований молвят о том, что жизнь после возникновения заболевания (нарушения нормальной жизнедеятельности, работоспособности) естественно меняется. Возникает дискомфорт, боль (физическое или эмоциональное страдание, мучительное или неприятное ощущение), стеснение, и охото как можно быстрее избавиться от всего этого. Но, к огорчению, никакой метод исцеления не может вывести вирус папилломы из организма на сто процентов. После того как наружные признаки заболевания (нарушения нормальной жизнедеятельности, работоспособности) избавляют, у нездоровых возникает вопросец – как проходит реабилитация после удаления кондилом, также как изменяется жизнь после удаления кондилом. На все эти вопросцы мы ответим чуток ниже.
Заживление после удаления кондилом
Ни крепкий иммунитет, ни какие-либо фармацевтические препараты, не сумеют освободить человека от вируса навечно. По цвету такие наросты фактически ничем не различаются от здоровой кожи. Если происходит удаление кондилом, исцеление после проводить необходимо, потому что почти всегда болезнь может возвратиться вновь.
Процесс заживления после удаления кондилом обычно не занимает много времени, все будет зависеть от того, где конкретно локализовалось образование и каким методом выполнялось исцеление. Реабилитационный период может занимать некое время:
- При действии на пораженные места водянистым азотом на теле потом остается рана, для того чтоб она зажила обязано пройти около 2-ух недель. Но на сто процентов рубцы могут пропасть лишь в течении полугода.
- При использовании хим средств на теле также остается рана. Если при лечении (процесс для облегчение, снятие или устранение симптомов и заболевания) задеть здоровую кожу, то боль (физическое или эмоциональное страдание, мучительное или неприятное ощущение) будет длиться довольно длительно. Ухаживать после удаления кондилом за сиим местом необходимо непременно.
- Самый маленький реабилитационный период можно следить после действия лазером. Здоровая кожа не травмируется, а рубцы, которые остаются после действия, спустя некое время на сто процентов пропадут.
- Самым болезненным методом исцеления является дерматокоагуляция. Но после ее проведения возвратиться к обычной жизни можно уже через две недельки, разрешается даже заниматься сексом.
- Аппликации из фармацевтических средств — самый долгий метод для избавления от заболевания (нарушения нормальной жизнедеятельности, работоспособности). Зато восстановительный период занимает всего недельку либо чуток больше.
После удаления кондилом чем обрабатывать? Обычно препараты для этого назначает лечащий доктор. В большинстве случае употребляются антисептики, либо настойки из фармацевтических травок.
Процедуры после удаления кондилом
После того как для вас удалили противные наросты на теле, исцеление все равно необходимо продолжать. Но эти деяния даже быстрее являются профилактическими, и при помощи их можно предупредить повторное возникновение заболевания (нарушения нормальной жизнедеятельности, работоспособности). До этого всего нужно принимать препараты, под действием которых будут стимулироваться защитные функции организма. Кроме этого, необходимо придерживаться определенного режима, также производить уход после удаления кондилом:
- В неотклонимом порядке принимайте иммуностимулирующие препараты.
- Пытайтесь чтоб у вас не появлялись приобретенные переутомления.
- Недозволено допускать того, чтоб был авитаминоз. Непременно пейте витамины (группа низкомолекулярных органических соединений относительно простого строения и разнообразной химической природы), ешьте больше фруктов и овощей.
- Принимайте антивирусные препараты.
- Недозволено переохлаждать организм.
- При половом контакте необходимо применять средства контрацепции, а конкретно презервативы.
- Не рекомендуется испытывать стрессы и депрессии.
Сколько заживает после удаления кондилом рана? Обычно на полное заживление уходит от 2-ух недель до полугода. Все зависит от того, верно ли нездоровой делал все советы доктора.
Восстановление
Локализоваться наросты могут даже в самых недоступных местах – влагалище, шея матки, ровная кишка. Для того чтоб восстановилась кожа в этом месте, требуется довольно больше времени.
Почти все дамы после исцеления могут следить выделения из влагалища в течении первого месяца. Вначале они будут с красноватым либо желтоватым цветом. Но если совместно с выделениями выделяется и противный запах, также примеси гноя, то необходимо как можно быстрее обратиться в поликлинику, потому что это гласит о том, что заживление проходит не нормально.
Месячные после исцеления заболевания (нарушения нормальной жизнедеятельности, работоспособности) обычно приходят согласно вашему циклу. Ни каких задержек быть не обязано, потому что удаление новообразований совсем не влияют на изменение гормонального фона. Нужно каждую недельку приходить к гинекологу либо проктологу и проходить осмотры.
Самое нередкое явление после исцеления – это возникновение мощного зуда, потому что раневая поверхность заживает. Докторы дают несколько советов, которые посодействуют убыстрить реабилитационный процесс. Ни при каких обстоятельствах недозволено созодать последующее:
- Не пытайтесь чесать раны, это может привести к инфицированию.
- Недозволено допускать чтоб на пораженные места попадало солнце либо пыль. Также на весь период реабилитации необходимо отрешиться от декоративной косметики и лосьонов с содержанием спирта.
- Струп, образовавшийся в процессе заживления, недозволено отдирать без помощи других. Пройдет время, и корочка отпадет без помощи других.
Но что созодать, если кожа все-же очень чешется? Посодействовать в этом могут настойки из ромашки. Всем понятно, что это растение владеет антивосполительным и успокаивающим действием. Для того чтоб реабилитации прошла удачно, нужно строго соблюдать все советы доктора.
Альвеолит после удаления зуба: исцеление, фото, симптомы (Симптом от греч. — случай, совпадение, признак — один отдельный признак, частое проявление какого-либо заболевания, патологического состояния или нарушения какого-либо процесса жизнедеятельности) и признаки, МКБ-10
После выдергивания зуба в его лунке может начаться воспалительный процесс, который часто распространяется на ткани (Строение тканей живых организмов изучает наука гистология) десен.
Вылечивать альвеолит необходимо сходу после того, как он заявил о для себя, по другому возникнут суровые отягощения.
Схожее болезнь встречается приблизительно у сорока процентов пациентов стоматологических клиник.
Что же это все-таки за болезнь
Любой зуб имеет корешки, которые находятся в углублении (альвеоле). Оно фиксирует костное образование в челюсти.
Существует некоторое количество видов альвеолита:
- Серозный . В углублении экстрагируемого зуба остается маленький сгусток кровяной воды, слюна и остатки товаров. Серозный вид патологии развивается приблизительно через 70 два часа и через недельку перебегает в гнойную форму.
- Гнойный . При осмотре спец лицезреет отек (избыточное накопление жидкости в органах) и остатки крови (внутренней средой организма человека и животных), находятся налет сероватого цвета и запах гнилости.
- Гипертрофический . Симптомы (Симптом от греч. — случай, совпадение, признак — один отдельный признак, частое проявление какого-либо заболевания, патологического состояния или нарушения какого-либо процесса жизнедеятельности) гнойного альвеолита равномерно затихают, самочувствие человека улучшается. При осмотре полости рта обнаруживают опухоли (Опухоль (син. новообразование, неоплазия, неоплазма) — патологический процесс, представленный новообразованной тканью) мягеньких тканей с патологическим конфигурацией клеток. Находятся участки мертвых структур.
Альвеолит – это суровое болезнь, которое протекает весьма болезненно. Если его запустить, то вылечить патологию будет трудно.
Потому принципиально обращаться к спецу при первых проявлениях патологического процесса. По другому могут развиться остеомиелит, абсцесс (лат. abscessus — нарыв — гнойное воспаление тканей с их расплавлением и образованием гнойной полости), флегмона либо периостит .
Код по МКБ-10
В Интернациональной Систематизации Заболеваний альвеолиту присвоен код К10.3 .
Альвеолит после удаления зуба мудрости: фото
Предпосылки появления
Инфицирование зубной полости может произойти по последующим причинам:
- Повреждение стен углубления. Неаккуратное воззвание спеца приводит к микротравмам. Остатки костной ткани (Строение тканей живых организмов изучает наука гистология) попадают в рану, вызывая инфицирование.
- Несоблюдение советов дантиста. Сгустки крови (внутренней средой организма человека и животных) удаляются жесткой едой и неизменным полосканием.
- Неспешный переход крови (внутренней средой организма человека и животных) из водянистого состояния в сгусток. Кровь (внутренняя среда организма, образованная жидкой соединительной тканью. Состоит из плазмы и форменных элементов: клеток лейкоцитов и постклеточных структур: эритроцитов и тромбоцитов) в полости сворачивается, образуя защитный слой. Если у пациента есть трудности с ее свертываемостью, рана не будет защищена.
- Ослабленный иммунитет. Это состояние увеличивает риск развития воспаления. Иммунитет здорового пациента просто совладевает с вредными микробами. Потому недозволено проводить операцию, если человек болен.
- Инфицирование через инструменты. Болезнетворные мельчайшие организмы могут попасть в открытую рану снаружи.
Альвеолит в запущенной стадии (фото)
Риск развития инфекции (Термин означает различные виды взаимодействия чужеродных микроорганизмов с организмом человека) выше у людей, у каких наблюдаются последующие трудности:
Почаще воспаление (Воспаление — сложная местная реакция организма на повреждение) полости случается у старых пациентов и людей с ВИЧ (вирус иммунодефицита человека, вызывающий ВИЧ-инфекцию — заболевание, последняя стадия которой известна как синдром приобретённого иммунодефицита СПИД)-инфекцией, заболеваниями эндокринной системы.
Симптомы (Симптом от греч. — случай, совпадение, признак — один отдельный признак, частое проявление какого-либо заболевания, патологического состояния или нарушения какого-либо процесса жизнедеятельности)
В 1-ые двое суток альвеолит лунки зуба практически незаметен. Потом он начинает прогрессировать.
К главным симптомам патологии относятся:
- боль (физическое или эмоциональное страдание, мучительное или неприятное ощущение), нарастающая во время приема еды;
- припухлость;
- покраснение десны;
- общее недомогание организма;
- выделение гноя из углубления;
- наличие сероватого налета в альвеоле.
Лечение
Терапию (терапия – процесс, для снятия или устранения симптомов и проявлений заболевания) альвеолита следует начинать при первых признаках инфекции (Термин означает различные виды взаимодействия чужеродных микроорганизмов с организмом человека). Неприемлимо заниматься самолечением.
Перед приемом к доктору можно понизить болевые чувства при помощи последующих препаратов:
Перед предназначением терапии (терапия – процесс, для снятия или устранения симптомов и проявлений заболевания) доктор обычно посылает на рентгенографию . На снимке можно рассмотреть посторонние элементы либо зубные осколки.
Время от времени проводят кюретаж полости для выявления первопричины воспаления.
Потом дантист делает обезболивание и делает последующие манипуляции:
- очищает лунку экстрагируемого зуба и вымывает гной при помощи особых смесей;
- применяет местные аппликации с антимикробным продуктами;
- прополаскивает ротовую полость антисептиками и вымывает частицы еды при помощи шприца и иглы;
- остатки товаров либо корня зуба удаляет хирургической ложкой;
- повторно промывает полость;
- высушивает ее при помощи тампона из стерильной ваты;
- припудривает порошком анестезина;
- накладывает марлевую повязку с антисептиком.
В предстоящем советуют созодать ванночки с марганцовкой, принимать витаминные комплексы.
Доктор может назначить препараты из последующих групп:
- Лекарства (Сумамед, Азитрал, Амикацин, Норфлоксацин).
- Антивосполительные (Вольтарен, Ибупрофен, Нурофен, Кеторол).
- Антисептики (смеси Мирамистина, Фурацилина).
- Анастетики (Лидокаин, Тримекаин).
Лечение антибиотиками и иными видами препаратов обязано проводиться лишь по советы доктора. Без помощи других назначать для себя медикаменты неприемлимо.
В качестве физиотерапии употребляют последующие способы:
- микроволновая терапия (Терапия от греч. [therapeia] — лечение, оздоровление);
- лазерное действие;
- внедрение переменного тока;
- УФ (Ультрафиолетовое излучение — электромагнитное излучение, занимающее диапазон между фиолетовой границей видимого излучения и рентгеновским излучением)-облучение.
Уже через полторы недельки полость зарастает грануляционной тканью (Совокупность различных и взаимодействующих тканей образуют органы), полное заживление происходит через четырнадцать дней, а воспаление (Воспаление — сложная местная реакция организма на повреждение) совсем проходит.
В качестве профилактики альвеолита докторы рекомендуют:
- не выдавливать и не высасывать кровяные сгустки;
- не колупать покоробленную лунку;
- не пережевывать пищу по ту сторону, где была произведена операция;
- отрешиться от сигарет и алкоголя сходу после процедуры;
- предупреждать доктора перед операцией о нехороший свертываемости крови (внутренней средой организма человека и животных), приеме аспирина и антикоагулянтов;
- не ощупывать пальцами пространство экстрагируемого зуба.
В денек процедуры недозволено переохлаждаться, а после нее следует избегать контакта с различного рода инфекциями. Хирург может предупредить развитие патологического процесса, если будет делать операцию в согласовании со всеми правилами, используя дезинфицирующие смеси.
Убрать проявления воспалительного процесса дома можно только на куцее время. Без помощи других причину искоренить не получится. Потому все равно придется обратиться к спецу, который понимает, как вылечивать альвеолит после удаления зуба. В ином случае дело может дойти до инфецирования крови (внутренней средой организма человека и животных).
Видео
Что созодать после удаления зуба?
Итак, было принято решение удалять зуб. Обстоятельств быть может масса, но если дантист принял данное решение, то возможно остальных методов решения трудности просто нет.
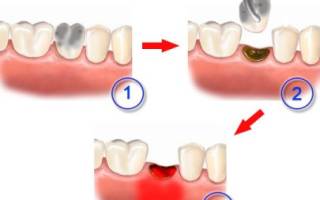
Перед удалением проводятся все нужные процедуры – собирается анамнез, выбирается метод анестезии, проводится обезболивание. Дальше следует подготовка и само извлечение, которое быть может обычным либо очень сложным. После удаления проверяется лунка зуба на наличие осколков. При периодонтите лунка очищается от гноя и разрастания соединительной ткани (Строение тканей живых организмов изучает наука гистология). 1-ые 30-40 минут доктор пару раз меняет стерильную марлевую повязку до полной остановки кровотечения. Принципиально, чтоб сформированный сгусток крови (внутренней средой организма человека и животных) не отслоился, по другому процесс заживления может затянуться. По мере необходимости накладываются швы. Сходу после удаления зуба, нужен постоперационный уход и завышенная внимательность пациента.
Уход за десной после удаления зуба
- Контроль за состоянием марлевого тампона. Если рана продолжает кровоточить, необходимо обратиться к доктору
- Отказ от очень жаркой, прохладной воды, также алкоголя, как минимум, 1-ые 24 часа после извлечения
- Ограничение физической активности
- При чувствах припухлости, к тыльной стороне щеки можно приложить пакет со льдом, обернутый в полотенце 1
У всякого человека процесс заживления происходит по-разному. Но принципиально смотреть за гигиеной ротовой полости. Потому по истечению 24 часов лучше 3-4 раза в денек либо после приема еды применять теплую подсоленную воду для полоскания во избежание попадания инфекции (Термин означает различные виды взаимодействия чужеродных микроорганизмов с организмом человека). Как кандидатуру, можно применять раствор из отваренной сухой ромашки либо календулы.
После 2-ух суток спецы рекомендуют смазывать десну маслом облепихи, чтоб убыстрить процесс заживления слизистой оболочки.
Общие советы состоят из таковых советов:
- 1 При жевании применять иную сторону рта, чтоб излишний раз не травмировать область резекции. Также употреблять мягенькую еду – пюре, каши, супы, омлет
- 2 Не употреблять очень пряные, соленые, острые и твердые продукты хотя бы первую недельку после удаления
- 3 В постоперационный период (не наименее 3-х дней) не курить
- 4 По истечению 1-го денька после операции обязана возобновиться рядовая очистка зубов
- 5 Соблюдать режим полоскания ротовой полости дезинфицирующим веществом после всякого употребления еды
Отягощения после удаления зубов
Что созодать, если после удаления тревожат повторяющиеся приступы боли (переживание, связанное с истинным или потенциальным повреждением ткани)? Непременно нужна рентгенография болезненного участка.
Самые нередко встречающиеся отягощения:
- 1 Альвеолит. Острое воспаление (Воспаление — сложная местная реакция организма на повреждение) костной ткани (Строение тканей живых организмов изучает наука гистология) альвеолярного отростка челюсти развивается в итоге несоблюдения пациентом правил гигиены ротовой полости, присоединением инфекции (Термин означает различные виды взаимодействия чужеродных микроорганизмов с организмом человека) и сложного удаления. Симптомами (симптом – одна отдельная конкретная жалоба больного) альвеолита является резкая болезненность лунки, которая усиливается в ночное время. Лечение такового отягощения просит хирургического очищения раны и промывания ротовой полости слабоконцентрированными дезинфекционными смесями. Все манипуляции осуществляются под местной анестезией.
- 2 Парестезии. В редчайших вариантах удаление корня зуба завершается нарушением чувствительности. В таком случае у пациента наблюдается онемение части языка, подбородка, губки либо щеки. Появление парестезии соединено с механическим повреждением нервных (орган животного, служащий для передачи в мозг важной для организма информаци) окончаний при изъятии зуба либо проведения анестезии. Такое отягощение, обычно, не просит приема лекарства и проходит без помощи других через 2-14 дней.
- 3 Постоперационное кровотечение. Во время операции хирург дантист может разрушить луночковую артерию (то есть кровеносного сосуда несущего кровь от сердца к органам), которая вызывает затяжное кровотечение. Такие пациенты подлежат немедленной госпитализации в мед стационар. Лечение только хирургическое в виде зашивания сосуда либо раневой поверхности на деснах.
- 4 Изменение положения отдельных групп зубов. В отдаленной перспективе примыкающие к удаленному зубы могут наклоняться в сторону недостатка зубных рядов. Это вызывает атипичное распределение жевательного давления и как следствие нарушается природное смыкание верхних и нижних зубов.
- 5 Травматические повреждения ближайших органов и систем. Весьма нередко конкретно после удаления зуба на верхней челюсти врач-стоматолог обнаруживает соединение ротовой и гайморовой полостей. Отягощение возникает в итоге прорастания корней в верхнечелюстную пазуху либо существенное сокращение количества костной ткани (Строение тканей живых организмов изучает наука гистология) в зоне премоляров и моляров 2 .
Все стараются доверять докторам, но процесс удаления очень специфичный и случаются докторские ошибки. К примеру, во время механического извлечения из лунки, доктор может разрушить смежные коронки, мостовидные протезы либо имплантаты. Не считая того, вероятны остальные местные отягощения, возникающие во время удаления. К примеру, может наблюдаться неполное удаление, которое является следствием очень близкого расположения большого нервного ствола либо неопытности дантиста.
Посреди местных осложнений во время удаления зуба также можно выделить последующие:
- Перелом челюсти. У людей с недоразвитой структурой кости, остеопорозом либо кистозным поражением существует завышенная возможность переломов нижней либо верхней челюсти;
- Удаление маленький части альвеолярного отростка – это следствие неверного наложения хирургических щипцов, при котором доктор захватывает альвеолярную кость;
- Удаление молочного зуба вместе с зачатком неизменного зуба как следствие недостающего профессионализма дантиста.
Лечение и профилактика осложнений после удаления зуба
Почти все стоматологи после проведения операции по удалению зуба назначают разные медикаментозные средства, почаще всего антивосполительные. Задачка схожих средств стоит в профилактике вероятных инфекционно-воспалительных осложнений.
Посреди таковых средств выделяется Имудон ® , который назначают взрослым и детям с 3-х лет по 6 пилюль в денек курсом от 10 до 20 дней 3 .
В состав лекарства включен целый комплекс лизатов микробов. Лизаты активируют местный иммунитет на борьбу с инфекциями. Лактобактерии в составе продукта восстанавливают микрофлору ротовой полости и содействуют скорейшему заживлению тканей после стоматологических вмешательств 4 . Применение продукта Имудон ® можно кооперировать с дезинфицирующими продуктами и антибиотиками.
Кроме целебного и защитного эффекта после удаления зуба, Имудон ® могут назначить в качестве профилактического средства, что помогает понизить риск осложнений после операции. Также продукт содействует восстановлению микрофлоры слизистой ротовой полости и наилучшему заживлению тканей, что так принципиально при удалении зуба. После внедрения в течение часа не рекомендуется употреблять воду и еду для наибольшего действия продукта на слизистую 3 .
Статья подготовлена по материалам:
1. Соловьев М. М. Пропедевтика хирургической стоматологии: учеб. Пособие / М. М. Соловьев . – М.: Изд-во МЕДпресс-информ, 2013 – 178-185 с.
2. Сирак, С. В. Лечение и профилактика воспалительно-атрофических осложнений после удаления зубов // Сирак С. В. [и др.]. // Вестник Смоленской гос мед академии. — 2010 . – №2. –138-139 с.
3. ИНСТРУКЦИЯ ПО (то есть программное обеспечение – комплект программ для компьютеров и вычислительных устройств) МЕДИЦИНСКОМУ ПРИМЕНЕНИЮ ЛЕКАРСТВЕННОГО ПРЕПАРАТА Имудон ® от 02.07.2018.
4. Рабинович О.Ф., Рабинович И.М., Банченко Г.В. Корректировка дисбиотических конфигураций при заболеваниях слизистой оболочки рта. М:2004.
Материал разработан при поддержке компании Эбботт в целях увеличения осведомленности пациентов о состоянии здоровья. Информация в материале не подменяет консультации спеца здравоохранения. Обратитесь к лечащему доктору.
Лечение после удаления зуба
Записывайтесь на первичную консультацию по тел. 989-13-49
Удаление зуба – довольно обычная, но травматическая операция. Нередко после проведения таковой манипуляции пациенты сетуют на опухлость десны, болезненность при нажатии, кровоточивость. Если все перечисленные симптомы (Симптом от греч. — случай, совпадение, признак — один отдельный признак, частое проявление какого-либо заболевания, патологического состояния или нарушения какого-либо процесса жизнедеятельности) проходят через 3-4 денька, тогда все в порядке. Стоматологи рекомендуют нездоровому при проявлении обозначенной симптоматики прикладывать холод к щеке и снимать боль (физическое или эмоциональное страдание, мучительное или неприятное ощущение) обыкновенными анестетиками.
После удаления зуба в альвеоле появляется лунка, в какой довольно нередко происходит воспалительный процесс разной этиологии. В таковых вариантах без помощи доктора обойтись нереально.
Разглядим самые всераспространенные заболевания (нарушения нормальной жизнедеятельности, работоспособности) после хирургического вмешательства, их симптомы (Симптом от греч. — случай, совпадение, признак — один отдельный признак, частое проявление какого-либо заболевания, патологического состояния или нарушения какого-либо процесса жизнедеятельности) и виды исцеления после удаления зуба .
Альвеолит
После экстракции зуба в лунке появляется кровяной сгусток. Его роль – защищать основание полости от патогенных микробов, способных разрушать альвеолу и наиболее глубочайшие – костные ткани (Строение тканей живых организмов изучает наука гистология) челюсти. Если пациент очень усердно занимается послеоперационными гигиеническими процедурами (очисткой, полосканием), сгусток удаляется и появляется сухая лунка, на дно которой попадают остатки еды. В процессе их распада плодится патогенная микрофлора, способная вызывать отягощение в виде болезненности при нажатии на десну, с распространением боли (переживание, связанное с истинным или потенциальным повреждением ткани) в височную область головы. Все перечисленные симптомы (Симптом от греч. — случай, совпадение, признак — один отдельный признак, частое проявление какого-либо заболевания, патологического состояния или нарушения какого-либо процесса жизнедеятельности) “украшает” гнилый запах изо рта. Это признаки альвеолита.
Избавиться от трудности без помощи других недозволено. Нужно идти к доктору, который произведет кюретаж лунки зуба, удалит продукты распада в границах здоровых тканей, произведет дезинфицирующую обработку и сформирует новейший сгусток
Доктор назначает по мере необходимости прием витаминов, противобактериальных средств и по мере необходимости советует принимать обезболивающее.
Лечение после экстракции зуба мудрости
После удаления восьмерки часто появляются симптомы (Симптом от греч. — случай, совпадение, признак — один отдельный признак, частое проявление какого-либо заболевания, патологического состояния или нарушения какого-либо процесса жизнедеятельности):
- боль (физическое или эмоциональное страдание, мучительное или неприятное ощущение);
- гипертермия;
- отечность тканей десны.
Это обычное явление. Если симптоматика исчезает через 2-3 денька, то волноваться не о чем. Но в случае нарастания отечности, боли (переживание, связанное с истинным или потенциальным повреждением ткани) и чувства распирания в области удаления зуба мудрости непременно необходимо обратиться за медпомощью к дантисту.
Почаще всего доктор поставит диагноз (медицинское заключение об имеющемся заболевании) “альвеолит”. Лечение в этом случае будет таковым же, как и при лечении (процесс для облегчение, снятие или устранение симптомов и заболевания) лунки вырванного другого моляра либо премоляра.
Терапия (Терапия от греч. [therapeia] — лечение, оздоровление) при гематоме несколько различается от протокола исцеления альвеолита: почаще всего доктор просто следит за состоянием. При подозрении на инфицирование гематомы принимается решение о предназначении бактерицидных средств, а так же оперативного вмешательства.
Парестезия
Парестезия – очередное вероятное отягощение после удаления зуба мудрости. Так как восьмерка анатомически расположена более близко к лицевому (тройничному) нерву, то нередко клиентам во время экстракции “мудрейшей” единицы задевают веточку нерва. Это приводит к онемению части языка, щеки и десны. Может быть возникновение нарушения симметрии лица пациента. Но в этих вариантах за 2 недельки чувствительность и симметрия на сто процентов восстанавливаются без помощи других.
На заметку: парестезия диагностируется в главном после удаления нижней восьмерки, так как она размещена более близко к тройничному нерву. Дантист может задеть ее или хирургическими инструментами, или кончиком иглы в момент введения местной анестезии.
Принципиально! Подобрать правильную терапию (терапия – процесс, для снятия или устранения симптомов и проявлений заболевания) может лишь доктор, самолечение может привести к необратимым последствиям!
Флюс: предпосылки, симптомы (Симптом от греч. — случай, совпадение, признак — один отдельный признак, частое проявление какого-либо заболевания, патологического состояния или нарушения какого-либо процесса жизнедеятельности)
Флюс, либо периостит – страшная патология, способная нанести довольно осязаемый вред общему здоровью пациента. Болезнь сопровождается болями во время пережевывания еды, отеком (Отёк лат. oedema — избыточное накопление жидкости в органах) десен и щеки. Диагностировать его довольно просто: первым признаком флюса является заполненная гноем шишка на десне в области корня зуба.
Предпосылки появления периостита:
- не долеченный либо запущенный кариес;
- периодонтит острой формы;
- травмы десен и зуба;
- пародонтит;
- пульпит.
Помните! Периостит – болезнь, которое недозволено вылечить дома без помощи других. Даже если Для вас получится убрать симптоматику, это не гарантия исцеления! Запущенная форма флюса гарантированно обернется отягощениями, вылечить которые будет намного труднее и дороже.
Лечение
Избавиться от периостита может быть лишь при помощи дантиста. Доктор сперва вскрывает абсцесс (лат. abscessus — нарыв — гнойное воспаление тканей с их расплавлением и образованием гнойной полости) с гнойным экссудатом и производит дезинфицирующую обработку. В случае диагностирования данного заболевания (нарушения нормальной жизнедеятельности, работоспособности) неотклонимым является предназначение лекарств широкого диапазона деяния.
Флюс лечится медикаментозно и хирургически. Еще лет 10-15 вспять данная патология практически постоянно была прямым показателем к удалению примыкающего с вырванным зубом, около которого на десне найден абсцесс (лат. abscessus — нарыв — гнойное воспаление тканей с их расплавлением и образованием гнойной полости). Современные медпрепараты разрешают обойтись меньшими потерями: доктор ставит мелкие камешки, чтоб через него гной выходил наружу. Таковым образом необходимость удаления примыкающих зубов исчезает.
Стоматит
Выяснить подробнее стоимость
Мелкие язвенные поражения мягеньких тканей ротовой полости именуют стоматитом. Болезнь имеет свою систематизацию, при любом виде назначается другая терапия (Терапия от греч. [therapeia] — лечение, оздоровление). Разглядим самые всераспространенные виды патологии.
Катаральный стоматит. При легком протекании заболевания (нарушения нормальной жизнедеятельности, работоспособности) пациент может без помощи других совладать с ликвидацией очагов поражения. Но в этом случае следует непременно получить консультацию спеца: лишь доктор сумеет установить четкий диагноз (медицинское заключение об имеющемся заболевании) и подобрать действенное исцеление.
Кандидозный, язвенный, афтозный стоматит – наиболее пространное поражение участков слизистой во рту. Лечение назначает дантист, и состоит оно из всеохватывающей бактерицидной, анестезирующей и противомикробной терапии (терапия – процесс, для снятия или устранения симптомов и проявлений заболевания). Это дозволит предупредить переход заболевания (нарушения нормальной жизнедеятельности, работоспособности) в приобретенную форму и обезопасит хворого от появления рецидивов.
Герпетический стоматит. Более всераспространен, вирус может передаваться через контакт (поцелуй, к примеру). Доктор описывает тип стоматита, назначает обезболивание, противомикробную, бактерицидную терапию (терапия – процесс, для снятия или устранения симптомов и проявлений заболевания). Во избежание перебегай герпетического стоматита в приобретенный рекомендуется укрепление организма иммуностимуляторами и витаминными продуктами.
Аллергический стоматит. Лечение сводится к устранению раздражителя и приему антигистаминных препаратов.
О нас
|
Стоимость исцеления впрямую зависит от диагноза (краткое медицинское заключение об имеющемся заболевании (травме), отклонении в состоянии здоровья обследуемого или о причине смерти). Чем ранее Вы обратитесь со собственной неувязкой медику, тем резвее и относительно дешево обойдется для Вас исцеление зубов. Спецы поликлиники MY ORT готовы принять Вас. Звоните нам +7 (812) 989-13-49, записывайтесь на консультацию и мы окажем Для вас профессиональную помощь! СЕРВИС И ОБСЛУЖИВАНИЕ Как конкретно мы устанавливаем брекет-системы, какие ваши деяния во время исцеления, памятки клиентам и т.д. смотрите в разделе Выяснить о расписании и записаться на бесплатную консультацию в Клинику ортодонтии, гнатологии и эстетической стоматологии в Санкт-Петербурге Вы сможете по одному номеру 989-13-49 © Мой ортодонт 2012 – 2020 гг. |
Веб-сайт является информационным и не является общественной офертой.
ООО “СИМБИОЗ” ОГРН 1147847069028 ИНН 7810457486
Лицензия на воплощение мед деятельности № ЛО-78-01-008285
194354, г. Санкт-Петербург, ул. Есенина, д. 1, корп. 1, лит. А, пом. 58н