Как лечить лейкоплакию полости рта
Лейкоплакия полости рта
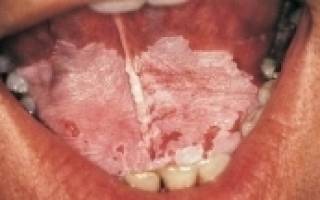
Лейкоплакия полости рта – это болезнь, которое характеризуется завышенным ороговением (гиперкератозом) участка слизистой оболочки полости рта на фоне деяния неизменного экзогенного раздражителя, эндогенных причин либо их сочетания. В патологическом процессе могут быть задействованы слизистые оболочки губ, щек, твердого и мягенького неба, дна ротовой полости, языка. Поражение имеет вид пятна либо нескольких пятен белоснежного цвета с верно обозначенными краями.
Лейкоплакия полости рта подвержена злокачественному перерождению и рассматривается как предраковое болезнь. Риск малигнизации в особенности высок при расположении очага поражения на спинке языка и/либо на деньке ротовой полости.
Более подвержены патологии лица от 30 до 70 лет, при всем этом лейкоплакия полости рта фактически вдвое почаще диагностируется у парней, чем у дам, что связывают с завышенным действием причин риска, таковых как производственные опасности, курение и злоупотребление алкоголем.
Предпосылки и причины риска
Болезнь, обычно, возникает на фоне повсевременно работающих наружных раздражителей (плохо подогнанных протезов, пломб, острых краев разрушенных зубов), не считая того, лейкоплакия полости рта быть может обоснована эндогенными (внутренними) причинами.
К факторам риска относятся:
- иммунодефицитные состояния;
- недочет витаминов и остальных нужных веществ в организме (несбалансированное питание);
- неизменное употребление очень прохладной либо очень жаркой, острой, пряной еды;
- воспалительные процессы в полости рта;
- заболевания (нарушения нормальной жизнедеятельности, работоспособности) желудочно-кишечного тракта, которые содействуют понижению стойкости слизистой оболочки к экзогенным раздражителям;
- злоупотребление алкоголем, курение;
- генетические причины;
- проф вредности;
- неверный прикус;
- неизменные электронные токи маленькой силы и низкого напряжения (при наличии в полости рта пломб и протезов из различных металлов);
- прием неких медикаментозных препаратов;
- недостаток железа в организме;
- эндокринные расстройства;
- вирусные инфекции (Термин означает различные виды взаимодействия чужеродных микроорганизмов с организмом человека) (в индивидуальности вирус иммунодефицита человека, папилломавирус);
- чрезмерное действие ультрафиолетового облучения;
- действие ионизирующей радиации.
В группе риска находятся пациенты преклонного возраста, которые принимают огромное количество фармацевтических средств различных фармакологических групп.
Больший повреждающий эффект имеет сочетание деяния нескольких наружных (тепловых, механических, хим и пр.) и внутренних причин.
Около 10% всех случаев лейкоплакий полости рта перебегают в злокачественную форму, т. е. перерождаются в рак полости рта.
Формы заболевания (нарушения нормальной жизнедеятельности, работоспособности)
По нраву патологического процесса различают последующие формы заболевания (нарушения нормальной жизнедеятельности, работоспособности):
- обычная лейкоплакия без клеточной атипии;
- плоская лейкоплакия;
- мягенькая лейкоплакия Пашкова;
- лейкоплакия курильщиков (никотиновая лейкоплакия, лейкоплакия Таппейнера);
- веррукозная лейкоплакия;
- эрозивная лейкоплакия.
Обычная лейкоплакия без клеточной атипии имеет латентное течение и почти всегда не малигнизируется, т. е. не перерождается в злокачественную опухоль (патологический процесс, представленный новообразованной тканью).
Плоская форма лейкоплакии диагностируется почаще всего. Почти всегда пациенты не испытывают дискомфорта в полости рта либо не обращают внимания на показавшийся шершавый участок, потому болезнь часто находится случаем при профилактическом осмотре.
При мягенькой форме лейкоплакии полости рта очаги поражения локализуются в большей степени на слизистой губ и щек, что обосновано неизменным прикусыванием слизистой оболочки полости рта. Мягенькая форма лейкоплакии почаще всего наблюдается у пациентов юного возраста и у малышей.
Лейкоплакия курильщиков развивается на фоне активного табакокурения. Очаг поражения представляет собой диффузное утолщение слизистой оболочки неба, малигнизации подвергается изредка и, обычно, исчезает опосля того, как нездоровой кидает курить.
Веррукозная форма лейкоплакии полости рта появляется из плоской в отсутствие адекватной терапии (терапия – процесс, для снятия или устранения симптомов и проявлений заболевания), также при продолжении действия раздражающего фактора на слизистую. Различается возникновением узелков на пораженном участке (лат. verruca – бородавка). Данная форма лейкоплакии склонна к злокачественному перерождению.
Эрозивная лейкоплакия ротовой полости развивается из веррукозной. Риск малигнизации при данной для нас форме более высок – в неких вариантах эрозивная лейкоплакия рассматривается как исходная стадия опухолевого процесса.
Стадии заболевания (нарушения нормальной жизнедеятельности, работоспособности)
Конфигурации слизистой оболочки при лейкоплакии полости рта проходят в три стадии:
- Нарушения правильного соотношения клеточных частей (дискомплексация) в базальном и супрабазальном слоях эпидермиса, вероятна незначимая клеточная атипия.
- Распространение патологического процесса на все слои эпидермиса, ороговение эпидермального слоя, паракератоз эпителия (Эпителий лат. epithelium, от др.-греч. – — сверх- и — сосок молочной железы).
- Утолщение эпителиального слоя, клеточный полиморфизм, ороговение эпидермиса, паракератоз с очагами эрозии.
Симптомы (Симптом от греч. — случай, совпадение, признак — один отдельный признак, частое проявление какого-либо заболевания, патологического состояния или нарушения какого-либо процесса жизнедеятельности) лейкоплакии полости рта
Патология дебютирует обычно незначимым воспалительным действием и/либо отеком (Отёк лат. oedema — избыточное накопление жидкости в органах) на маленьком участке слизистой оболочки полости рта, который потом умеренно ороговевает. Очаги поражения при лейкоплакии полости рта бывают единичными либо множественными. Пациенты при их возникновении могут испытывать зуд, жжение, чувство стягивания в пораженных участках, нащупывать шершавый участок языком. В ряде всевозможных случаев болезнь долгое время протекает бессимптомно, оставаясь незамеченным.
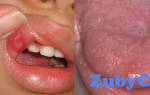
При обычный лейкоплакии без клеточной атипии на пораженном участке слизистой оболочки находится узкая белесая пленка либо уплотнение белоснежного цвета с ярко очерченными контурами. Плоская форма лейкоплакии полости рта обычно не сопровождается противными чувствами, только в неких вариантах пациент может предъявлять жалобы на непривычную сухость слизистой оболочки на определенном участке. При расположении патологического участка на языке отмечается ослабление вкусовых чувств.
При мягенькой форме заболевания (нарушения нормальной жизнедеятельности, работоспособности) наблюдаются уплотненные беловатые участки слизистой оболочки полости рта. Покоробленная поверхность может шелушиться, в ряде всевозможных случаев морфологический элемент имеет сероватый цвет, при травмировании образуются эрозии.
Лейкоплакия курильщиков проявляется поражениями слизистой оболочки полости рта в виде плотного белоснежного налета с красноватыми точками. «Налет» при всем этом не удаляется, он плотно спаян с подлежащими тканями.
При веррукозной форме заболевания (нарушения нормальной жизнедеятельности, работоспособности) пациенты предъявляют жалобы на дискомфорт в полости рта. Пораженный участок уплотнен, имеет соответствующую белоснежную расцветку, приподнят над поверхностью слизистой оболочки, просто травмируется при употреблении жесткой еды.
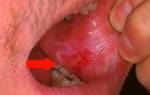
Для эрозивной формы заболевания (нарушения нормальной жизнедеятельности, работоспособности) типично образование эрозий и трещинок на участке лейкоплакии. При локализации пятен в углах рта либо на боковой поверхности языка пациенты испытывают трудности при открывании рта, приеме еды. Эрозированные участки болезненны, болевые чувства усиливаются при приеме раздражающей еды и напитков.
Симптомами (симптом – одна отдельная конкретная жалоба больного) лейкоплакии полости рта, которые могут указывать на озлокачествление, являются:
- эрозирование поверхности пятна, появление незаживающих язв;
- возникновение уплотнения в основании морфологического элемента;
- частая кровоточивость пораженного участка;
- резвое повышение размеров очага поражения;
- повышение лимфатических узлов на стороне поражения.
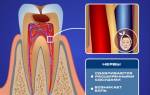
Диагностика (процесс установления диагноза, то есть заключения о сущности болезни и состоянии пациента)
Первичная диагностика (процесс установления диагноза, то есть заключения о сущности болезни и состоянии пациента) заболевания (нарушения нормальной жизнедеятельности, работоспособности) основывается на данных, приобретенных в итоге сбора жалоб и анамнеза, также беспристрастного осмотра. Для доказательства диагноза (краткое медицинское заключение об имеющемся заболевании (травме), отклонении в состоянии здоровья обследуемого или о причине смерти) и определения стадии процесса проводится биопсия – с пораженного участка берется микроскопичный эталон ткани (Строение тканей живых организмов изучает наука гистология) с следующим гистологическим исследованием.
Лейкоплакия полости рта, обычно, возникает на фоне повсевременно работающих наружных раздражителей (плохо подогнанных протезов, пломб, острых краев разрушенных зубов).
Исцеление лейкоплакии полости рта
Стратегия исцеления лейкоплакии полости рта зависит от формы и стадии заболевания (нарушения нормальной жизнедеятельности, работоспособности).
Сначала нужно удалить источник неизменного раздражения слизистой оболочки – поменять пришедшую в негодность пломбу, подогнать либо поменять протезы, вылечить кариозные зубы. При наличии эндогенных причин, влияющих на развитие лейкоплакии полости рта, проводится исцеление основного заболевания (нарушения нормальной жизнедеятельности, работоспособности). Предпринимаются меры, направленные на оздоровление организма и укрепление иммунитета (отказ от курения, нормализация питания и т. д.). С целью убыстрения регенерации пораженный участок слизистой оболочки обрабатывают масляным веществом витамина (витамины – сборная по химической природе группа органических веществ, объединённая по признаку абсолютной необходимости их для гетеротрофного организма в качестве составной части пищи) А, маслом шиповника, Каротолином либо иными стимулирующими репаративные процессы продуктами для местного внедрения. Для исцеления обычных и мягенькой форм лейкоплакии этих мер, обычно, довольно.
При веррукозной и эрозивной формах заболевания (нарушения нормальной жизнедеятельности, работоспособности) может потребоваться хирургическое иссечение морфологического элемента с неотклонимым гистологическим анализом и следующим диспансерным наблюдением пациента. В неких вариантах хирургическое удаление быть может заменено криодеструкцией.
Вероятные отягощения и последствия
Лейкоплакия полости рта относится к предраковым состояниям. Более небезопасным осложнением заболевания (нарушения нормальной жизнедеятельности, работоспособности) быть может злокачественное перерождение покоробленного участка слизистой оболочки ротовой полости.
Прогноз
Исходные стадии заболевания (нарушения нормальной жизнедеятельности, работоспособности) при своевременной диагностике и адекватном лечении (процесс для облегчение, снятие или устранение симптомов и заболевания) имеют подходящий прогноз, обычно для полного исцеления довольно убрать повреждающий экзогенный фактор. Около 10% всех случаев патологии перебегают в злокачественную форму, т. е. перерождаются в рак полости рта.
Профилактика
Для предотвращения развития лейкоплакии полости рта нужны последующие меры:
- постоянные осмотры у дантиста, своевременная санация полости рта, высококачественное протезирование;
- своевременное исцеление болезней желудочно-кишечного тракта;
- отказ от вредных привычек, сначала от курения;
- соблюдение правил личной гигиены, в том числе гигиены полости рта;
- общее укрепление организма.
Видео с YouTube по теме статьи:
5 методов исцеления лейкоплакии полости рта
На исходных стадиях лейкоплакия слизистой полости рта не причиняет дискомфорта и остается незамеченной. По данной для нас причине пациенты рискуют довести состояние заболевания до предраковой формы. Что6ы этого не вышло, принципиально знать не только лишь о причинах возникновения заболевания и ее симптомах, да и о методах исцеления. Эта статья скажет для вас о используемых в современной стоматологии способах терапии (терапия – процесс, для снятия или устранения симптомов и проявлений заболевания), их преимуществах и недочетах.
Бесплатная консультация
Получите экспертную консультацию
у докторов Научной стоматологии «Дантистофф»
Содержание:
Сейчас исцеление лейкоплакии может быть не только лишь обычным хирургическим методом, да и наиболее современными способами:
- лазером;
- криодиструкцией;
- хим коагуляцией;
- радиоволнами;
- электрохирургией.
Лазер и криодеструкция
Одним их самых неопасных и действующих является метод заморозки. Прижигание холодом делается с помощью закиси азота. Этот способ дозволяет провести удаление лейкоплакии очень безболезненно и аккуратненько, не повреждая примыкающие ткани (Строение тканей живых организмов изучает наука гистология).
Исцеление лазером также пользуется большенный популярностью, хоть и стоит довольно недешево, так как оно является бескровным и при его применении, также как и при криотерапии, не повреждаются здоровые ткани (Строение тканей живых организмов изучает наука гистология) слизистой оболочки. Таковой метод не просит подготовительной анестезии и быть может использован в обыкновенной отлично оборудованной стоматологии. При легких вариантах лейкоплакии предполагается лишь один способ терапии (терапия – процесс, для снятия или устранения симптомов и проявлений заболевания), но, при наиболее суровых поражениях исцеление лазером либо криотерапию рекомендуется кооперировать с курсом лекарств, гормональных (Гормоны греч. возбуждаю, побуждаю — биологически активные вещества, вырабатывающиеся в специализированных клетках желёз внутренней секреции) препаратов, также иммуномодуляторов.
Можно ли вылечить лейкоплакию этими же методами при мощной деформации поверхности слизистой? При таком поражении почаще всего употребляется хирургический скальпель. При всем этом до начала исцеления доктор должен провести биопсию и узнать, находятся ли в пробе атипичные раковые клеточки. Зависимо от результата анализа назначается предстоящая послеоперационная терапия (Терапия от греч. [therapeia] — лечение, оздоровление).
Хим коагуляция
При лейкоплакии языка обязана быть выбрана наиболее щадящая терапия (Терапия от греч. [therapeia] — лечение, оздоровление), чем при поражении щек либо губ, так как мягенькие ткани (Строение тканей живых организмов изучает наука гистология) языка разрушить еще легче, а заживают они подольше. В таковых вариантах применяется действие на пораженный участок особым хим составом. Он не влияет на здоровые клеточки, при всем этом гибельно действует на атипичные, что приводит к их отмиранию и постепенному восстановлению здоровых эпителиальных клеток.
Есть у данного способа и значимый недочет: хим состав убивает не только лишь пораженные клеточки, да и полезные бактерии, в итоге что опосля либо даже во время исцеления может начаться кандидоз. Для борьбы с сиим осложнением доктор обычно прописывает параллельный прием противогрибковых препаратов.
Электокоагуляция
Исцеление способом электрокоагуляции является одним из самых дешевеньких. Но сейчас не достаточно кто из докторов советует эту травматичную функцию. Дело в том, что во время электрохирургии повреждаются и окружающие здоровые ткани (Строение тканей живых организмов изучает наука гистология), заживление происходит весьма медлительно и остается риск возобновления заболевания (нарушения нормальной жизнедеятельности, работоспособности) и предстоящего его распространения.
Например, лейкоплакия слизистой оболочки полости рта может перейти в поражение горла, если пораженные участки были прижжены не до конца. А так как лейкоплакия гортани еще опаснее поражения слизистой рта, исцеление лучше выбирать такое, при котором гарантирован стопроцентный итог излечения.
Радиоволновая терапия (Терапия от греч. [therapeia] — лечение, оздоровление)
Новейший, наиболее действенный и щадящий способ — радиоволновое исцеление. Действие радиоволнами на пораженные участки является бесконтактным. Происходит оно через электрод, работающий на лейкоплакию слизистой щеки, языка либо губ высокочастотными разрядами, нагревающими очаги заболевания (нарушения нормальной жизнедеятельности, работоспособности) до таковых больших температур, что атипичные клеточки просто испаряются.
Этот метод непревзойденно подступает при веррукозной лейкоплакии, исцеление которой недозволено откладывать навечно, так как существует большенный риск ее перехода в злокачественную опухоль (патологический процесс, представленный новообразованной тканью).
В отличие от электрокоагуляции, радиоволновой способ подвергает ткани (Строение тканей живых организмов изучает наука гистология) еще наименьшему травмированию и не оставляет опосля себя рубцов и некротических бляшек. По данной для нас причине он наиболее предпочтителен для исцеления лейкоплакии губ, в особенности их видимой части.
Наиболее обыкновенные формы заболевания (нарушения нормальной жизнедеятельности, работоспособности), такие как лейкоплакия Таппейнера либо мягенькая лейкоплакия, подразумевают наименее брутальную терапию (терапия – процесс, для снятия или устранения симптомов и проявлений заболевания), нацеленную на устранение местных симптомов. Для этого полностью довольно выявить причину возникновения поражений, вылечить ее (если повреждения слизистой вызваны болезнями внутренних органов) либо убрать (курение, протезы, пломбы с наточенными краями), и в протяжении нескольких дней смазывать покоробленные участки слизистой масляными смесями витаминных препаратов. Для исцеления лейкоплакии красноватой каемки губ доктор может также порекомендовать гигиеническую помаду на масляной базе с витаминами А и Е.
Продолжительность заболевания (нарушения нормальной жизнедеятельности, работоспособности) и форма его течения персональна для всякого пациента. Это болезнь полностью излечимо, основное, не затягивать с воззванием к доктору, так как из легкой формы оно весьма стремительно может перейти в злокачественную.
Лейкоплакия полости рта
Лейкоплакия – болезнь, при котором поражается слизистая ротовой полости. В эпителиальных тканях появляется роговое вещество, состоящее из кератина, жирных кислот. На щеках, языке, в уголках рта появляются очаги уплотнения. Пациент ощущает легкое пощипывание, жжение, зуд.
Мужчины больше подвержены лейкоплакии, чем дамы. Она выражается возникновением белоснежных и сероватых бляшек различного вида, размера. Протекает фактически без симптомов, без своевременного исцеления перерастает в рак слизистой оболочки.
Если верно соблюдать гигиену полости рта, впору убрать раздражающие причины, то она исчезает. Некие виды излечиваются лишь хирургическим вмешательством.
Предпосылки возникновения лейкоплакии
Главной предпосылкой в медицине считают местные раздражители, они бывают:
- Хим. При курении никотин, табак оседают на поверхности, при всем этом раздражая слизистую.
- Тепловые. Чрезмерное употребление прохладного, жаркого либо острого. Спиртные, слабоалкогольные напитки.
- Механические. Некачественно поставленные нейлоновые протезы, коронки, кривые либо надломанные зубы, неверный прикус, эти причины травмируют слизистую.
- Железные пломбы, коронки.
- Работа с хим субстанциями: лак, бензин, краска, смолы.
- Нарушения в работе пищевого тракта, понижает защитные характеристики слизистой губ.
- Постоянные стрессы.
- Недочет витамина (витамины – сборная по химической природе группа органических веществ, объединённая по признаку абсолютной необходимости их для гетеротрофного организма в качестве составной части пищи) А.
Виды лейкоплакии полости рта
В медицине делят их на виды:
Плоская. Всераспространенная форма, имеющая личные чувства. Найти можно, при профилактическом стоматологическом осмотре. Личных симптомов нет, разве что возникает жжение во рту (кандидоз полости рта), стянутость пораженных участков. Если поражены огромные участки, то теряется чувствительность к вкусам. Нездоровые места стают помутневшего вида, сухие, шероховатые на ощупь, но с четкими границами.
Они могут быть различного размера, формы. Показавшейся налет имеет вид ожога, фактически, не удаляется. Из-за того, что интенсивность ороговения различная, цвет быть может бледно-серым либо молочным. Воспаление (Воспаление — сложная местная реакция организма на повреждение) при осмотре не наблюдается, от того, где начинается лейкоплакия зависит ее цвет, форма и вид.
Лейкоплакия Таппейнера , т.е которая наступает у курящих людей. Поражается поверхность жесткой небы, некой части мягенькой. Время от времени поражение задевает десну. Имеет вид серо-белых складок, которые покрыты красноватыми точками (кистообразные расширенные протоки слюнной железы, которые смотрятся как мелкие узелки, образующиеся из-за закупоривания слюнного протока). Вылечит лейкоплакию полости рта просто – довольно кинуть курить, тогда пропадут раздражители мягеньких тканей.
Веррукозная. Последующий шаг, в который перерастает обычная лейкоплакия. Возникает из-за местных раздражителей, быть может вызвана травмой острых краев зуба, протезом, приемом прохладных напитков, жаркой пищи, курением, алкоголем. Верхний слой мягеньких тканей уплотняется, имея собственный цвет. Они шероховатые, сухие, пациент испытывает боль (физическое или эмоциональное страдание, мучительное или неприятное ощущение) во время приема еды. Этот вид заболевания (нарушения нормальной жизнедеятельности, работоспособности) имеет две формы:
Бляшечная. Образуются бляшки, белоснежного либо желтоватого колера, с точной границей.
Бородавчатая. Возникают бородавки 3 мм высотой. Они уплотненные, подвижные, если до их дотронуться — пациент ничего не ощутит. Эти бородавки перерастают в опухоль (патологический процесс, представленный новообразованной тканью).
Эрозивная . Отягощения обычный, веррукозной формы. Происходит из-за травм, которые действуют на нездоровые участки. Пациент испытывает постоянную ноющую боль (физическое или эмоциональное страдание, мучительное или неприятное ощущение). При осмотре спец увидит эрозию, микротрещины, язвочки в ротовой полости. Эрозию тяжело вылечить, она имеет свойство повсевременно обостряться. Чем больше ротовая полость поражается эрозией, тем острее боль (физическое или эмоциональное страдание, мучительное или неприятное ощущение) испытывает пациент.
Клиническая картина лейкоплакии
Лейкоплакия поражает слизистую щеки, уголки рта, нижнюю губу, время от времени боковую поверхность языка и альвеолярный отросток. Симптомы (Симптом от греч. — случай, совпадение, признак — один отдельный признак, частое проявление какого-либо заболевания, патологического состояния или нарушения какого-либо процесса жизнедеятельности) зависят от формы заболевания (нарушения нормальной жизнедеятельности, работоспособности).
Прогрессирование заболевания от начала заболевания (нарушения нормальной жизнедеятельности, работоспособности) до возникновения злокачественной опухоли (Опухоль (син. новообразование, неоплазия, неоплазма) — патологический процесс, представленный новообразованной тканью) делят на симптоматические этапы.
Исходный шаг слизистой оболочки начинается с незначимого воспаления, потом умеренно уплотняется. Дальше уплотненные пораженные участки приподымаются, а здоровые остаются постоянными (признак веррукозной). На последующих шагах возникает эрозия, которая временами кровоточит, во время травм. Ее поверхность зарастает сосочками, при всем этом эрозия быстро разрастается.
Пациент замечает новейшие образования в виде бляшек, поперечник которых добивается 5 мм. В главном они серо-белого цвета. Находятся на языке, щеках, верхней и нижней губках, жестком и мягеньком небах, деснах. Лейкоплакия протекает медлительно, вяло, симптомы (Симптом от греч. — случай, совпадение, признак — один отдельный признак, частое проявление какого-либо заболевания, патологического состояния или нарушения какого-либо процесса жизнедеятельности) то исчезают, то обостряются.
Диагностика (процесс установления диагноза, то есть заключения о сущности болезни и состоянии пациента) лейкоплакии у человека
При профилактическом осмотре спец, ставит подготовительный диагноз (медицинское заключение об имеющемся заболевании), а для того, чтоб его буквально диагностировать проводят забор новообразования, для исследования под микроскопом. Процедура именуется биопсией. Делается под анестезией, исследования проводят в особых лабораториях.
Исцеление проходит методом устранения раздражителя. Пациент должен кинуть курить, дантист должен откорректировать зубные протезы (если они стоят), при деформации зубного ряда – излечить его, также обтачиваются острые края зубов.
В этом случае, если лейкоплакия полости рта вызвана внутренними заболеваниями, тогда пациент проходит диспансеризацию, в предстоящем наблюдается, лечится у соответственного доктора.
Лейкоплакия во рту: исцеление
Целебный процесс зависит от того, как стремительно прогрессирует болезнь, какая форма заболевания, размеры пораженных участков. При обычный форме довольно избавиться от всех раздражителей: вредные привычки, неровные острые зубы, тогда пораженная поверхность начнет потихоньку уменьшатся в размерах, с течением времени сойдет.
Назначается полное санация ротовой полости. Все не ровненькие зубные края ошлифовываются, верно ставятся протезы, заменяются амальгамовые пломбы. Красноватая каемка губ смазывается особыми фитозащитными гелями. Доктор прописывает комплекс витаминов, которые нормализуют процесс обмена веществ в тканях эпителия (Эпителий лат. epithelium, от др.-греч. – — сверх- и — сосок молочной железы). Назначаются противомикробные, дезинфицирующие, анальгезирующие препараты в главном прописывают – гексорал.
В протяжении 2 месяцев капается витамин (низкомолекулярное органическое соединение относительно простого строения, ноебходимое для всего живого) А. Раствор, который принимают вовнутрь. Также налаживают компрессы, смачивающиеся в масляном растворе витамина (витамины – сборная по химической природе группа органических веществ, объединённая по признаку абсолютной необходимости их для гетеротрофного организма в качестве составной части пищи) А, делается пару раз в денек. Все это стопроцентно удаляет уплотнения слизистой оболочки, восстанавливает ее функции.
Если возникла грибковая зараза, тогда назначают противогрибковые пилюли, мази, капли, гели.
Веррукозная и эрозивная форма заболевания (нарушения нормальной жизнедеятельности, работоспособности) на исходном шаге лечится как плоская, но если нет положительных результатов, тогда будет нужно хирургическое вмешательство. Рассекают патологические новообразования в границах здоровой ткани (Строение тканей живых организмов изучает наука гистология). Это можно создать 2-мя методами:
- Температурным действием на патологические ткани (Строение тканей живых организмов изучает наука гистология) методом внедрения неизменного либо переменного электронного тока.
- При помощи низких температур, локальное действие разрушает пораженные участки, замораживанием.
Такие способы исцеления употребляют для язвочек, эрозии, поэтому что они могут стремительно перейти в опухоль (патологический процесс, представленный новообразованной тканью).
Для исцеления эрозивной, используют всеохватывающее исцеление. Оно приводит к восстановлению покоробленных тканей и образованию на их эпителия (Эпителий лат. epithelium, от др.-греч. – — сверх- и — сосок молочной железы). Если хворого повсевременно истязает боль (физическое или эмоциональное страдание, мучительное или неприятное ощущение), доктор прописывает обезболивающие препараты.
Если в протяжении нескольких недель исцеления, доктор не увидит положительные конфигурации, тогда эрозия и язвы убирают хирургическими способами.
Когда на осмотре доктор увидел какую-либо форму лейкоплакии, то опосля этого пациент должен повсевременно находиться под наблюдением спеца. Доктор сумеет впору увидеть процесс перехода в злокачественную опухоль (патологический процесс, представленный новообразованной тканью) и во время начать исцеление, чтоб этого не допустить.
Что задумываются люди, столкнувшиеся с сиим болезнью, отзывы про исцеление?
С сиим делом нужно не затягивать, это правда. На нынешний денек есть много действенных методов исцеления. Столкнулся с сиим сам. И на исходном уровне вылечил эту заразу.
Самый неплохой и надежный метод, это удаление при помощи скальпеля. Раз и навечно, и не переживать что-то может что-то осталось.
На нынешний момент, почти все проходят через исцеление лейкоплакии. Сделав выводы по отзывам, то удаление новообразований – верный выбор для устранения данного заболевания (нарушения нормальной жизнедеятельности, работоспособности).
Лейкоплакия полости рта
Лейкоплакия ротовой полости является более встречающимся предраковым состоянием. Опосля 50-ти лет лейкоплакия диагностируется у 1% населения, при всем этом заболеваемость посреди парней вдвое выше, чем посреди дам. Лейкоплакия полости рта проявляется всераспространенными либо локальными очагами поражения, представляющими из себя серые либо белоснежные бляшки самой различной локализации. Для лейкоплакии типично малосимптомное и вялое течение с постепенным перерождением в раковое болезнь. Исцеление лейкоплакии – это, до этого всего, устранение травматизации пораженного участка и корректировка причинной патологии.
Общие сведения
Лейкоплакия – поражение слизистой оболочки рта, сопровождающееся ее завышенным ороговением (гиперкератозом). Характеризуется появлением очагов уплотнения на слизистой щек, языка, уголков рта, чувством легкого жжения, зуда и стягивания. При соблюдении гигиенических мероприятий и проведении санации полости рта, устранении раздражающих причин лейкоплакия может пропасть. Некие формы лейкоплакии подвержены злокачественному перерождению и подлежат хирургическому иссечению.
Предпосылки лейкоплакии полости рта
Люди, у каких на слизистую полости рта нередко действуют разные раздражители, наиболее подвержены развитию лейкоплакии. В главном это активные курильщики и люди, злоупотребляющие крепкими сортами спиртных напитков. Лейкоплакия может появиться вследствие неизменного приема жаркой и острой еды, пряностей. При продолжительном приеме неких фармацевтических препаратов лейкоплакия может проявиться как побочное действие, в особенности нередко это случается у старых пациентов, которые принимают препараты различных фармакологических групп.
Другими словами, любые раздражители, вызывающие замещение слизистой оболочки на ороговевший эпителий (слой клеток, выстилающий поверхность (эпидермис) и полости тела, а также слизистые оболочки внутренних органов, пищевого тракта, дыхательной системы, мочеполовые пути), могут стать предпосылкой лейкоплакии полости рта. Лейкоплакия не является самостоятельным болезнью, потому при возникновении белесых пятен на слизистой рта следует провести детализированное обследование, чтоб узнать основную причину синдрома лейкоплакии.
Раздражение слизистой оболочки рта и десны наточенными краями зубов либо коронок является неизменным травмирующим фактором, что и может стать предпосылкой лейкоплакии. Некорректно установленный либо плохой зубной протез в особенности в сочетании с иными факторами, у почти всех пациентов старческого возраста является главным патогенетическим звеном в развитии лейкоплакии и остальных болезней полости рта. У пациентов с ВИЧ (вирус иммунодефицита человека, вызывающий ВИЧ-инфекцию — заболевание, последняя стадия которой известна как синдром приобретённого иммунодефицита СПИД)-инфекцией лейкоплакия диагностируется в пару раз почаще, как и пациентов, которые в течение жизни подвергались долговременному действию ультрафиолетового излучения.
Исследования подтверждают, что в этиологии лейкоплакии имеет значение наследная расположенность и наличие вируса папилломы человека типа 11 и 16. Гиповитаминозы, железодефицитные анемии, сладкий диабет и заболевания органов желудочно-кишечного тракта являются главными эндогенными причинами лейкоплакии.
Клинические проявления лейкоплакии
Зависимо от месторасположения пораженных клеток и от главный предпосылки лейкоплакии степень и тип ороговения эпителия (Эпителий лат. epithelium, от др.-греч. – — сверх- и — сосок молочной железы) быть может разным.
Очаг поражения лейкоплакией состоит из бляшек сероватого либо белоснежного цвета. Поперечник бляшек от 2-х до 4-х см, их количество вариабельно. Локализуются очаги лейкоплакии на слизистой щек, спайке губ, жестком нёбе, дёснах и деньке рта. Обычно бляшки не высятся над поверхностью слизистой оболочки рта, не считая этого, сочетаясь с общей цианотичностью, участки лейкоплакии могут быть не приметны при невнимательном осмотре.
В тех вариантах, когда очаги лейкоплакии высятся над поверхностью, они имеют некорректные фестончатые очертания, время от времени острые неровные углы. Нередко при таковых лейкоплакиях поверхность очагов неоднородная и изъязвлена. На ощупь бляшки твердые, шероховатые.
Формируются очаги лейкоплакии в течение нескольких месяцев, хотя почти всегда они стают видными уже через две недельки. Снаружи участки лейкоплакии на перовом шаге высятся и смотрятся слегка утолщенными. По прошествии времени они затвердевают и грубеют. Болезненность и остальные личные чувства отсутствуют, но время от времени участки лейкоплакии наиболее чувствительны к раздражителям, острее реагируют на жаркую и прохладную еду.
Лейкоплакия является вялотекущей патологией, обычно ее симптомы (Симптом от греч. — случай, совпадение, признак — один отдельный признак, частое проявление какого-либо заболевания, патологического состояния или нарушения какого-либо процесса жизнедеятельности) то затихают, то нарастают в протяжении почти всех лет. Но но, оборотного развития лейкоплакия не воспринимает; с течением времени площадь поражения возрастает, возникают трещинкы и изъязвления, бляшки буреют и стают наиболее плотными. Такое перерождение является неблагоприятным признаком и расценивается как предраковое состояние либо же начало перерождения в раковое болезнь слизистой полости рта.
Волосистая лейкоплакия является атипичным вариантом течения заболевания (нарушения нормальной жизнедеятельности, работоспособности) и встречается в главном у ВИЧ (вирус иммунодефицита человека, вызывающий ВИЧ-инфекцию — заболевание, последняя стадия которой известна как синдром приобретённого иммунодефицита СПИД)-положительных пациентов и у пациентов со СПИДом, время от времени волосистая лейкоплакия наблюдается у пациентов со СПИД (Синдром приобретённого иммунного дефицита – состояние, развивающееся на фоне ВИЧ-инфекции и характеризующееся падением числа CD4+ лимфоцитов, множественными оппортунистическими инфекциями, неинфекционными и опухолевыми заболеваниями)-ассоциированным симптомокомплексом. Клинически ворсистая лейкоплакия характеризуется возникновением белоснежных бляшек, покрытых ворсинками. Так как участки лейкоплакии почаще размещаются на языке, то следует дифференцировать ее от кандидозного стоматита. Хотя у пациентов с ВИЧ (вирус иммунодефицита человека, вызывающий ВИЧ-инфекцию — заболевание, последняя стадия которой известна как синдром приобретённого иммунодефицита СПИД)-положительным статусом достаточно нередко волосистая лейкоплакия смешивается с кандидозным стоматитом.
Диагностика (процесс установления диагноза, то есть заключения о сущности болезни и состоянии пациента) и исцеление лейкоплакии полости рта
Во время зрительного осмотра дантист может поставить подготовительный диагноз (медицинское заключение об имеющемся заболевании), но для четкой диагностики лейкоплакии нужно проводить биопсию. Биопсию проводят под местным обезболиванием, и приобретенный материал изучат в цитологической лаборатории.
Стратегия исцеления лейкоплакии полости рта сводится к устранению источника раздражения. Это минимизация либо полный отказ от курения, корректировка зубных протезов, реставрация зубов при осколке их краев, обточка острых краев зуба. В тех вариантах, когда причинами лейкоплакии явились внутренние заболевания (нарушения нормальной жизнедеятельности, работоспособности), показана криодеструкция пораженных участков, корректировка основного заболевания (нарушения нормальной жизнедеятельности, работоспособности) и диспансерное наблюдение пациента.
Лейкоплакия является предопухолевым состоянием слизистой, и, если пятна лейкоплакии утрачивают сияние, поверхность становится шероховатой, покрывается разрастаниями и язвочками, то, обычно, прогноз в этих вариантах неблагоприятный и лейкоплакия перерождается в рак полости рта. Приблизительно 10% случаев лейкоплакии слизистой оболочки рта завершаются малигнизацией.